Isquemia
Isquemia | |
|---|---|
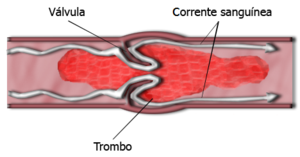 Esquematização de isquemia por trombose. | |
Especialidade | cirurgia vascular |
| Classificação e recursos externos | |
CID-10 | Cardíacos I20 a I25; Cerebral G45; Intestinal K55 |
CID-9 | 413 |
MeSH | D007511 |
Isquemia (do grego ισχαιμία; isch- restrição, hema sangue) é a falta de fornecimento sanguíneo para um tecido orgânico devido a obstrução causada por um trombo, seja ele formado por placas gordurosas ou por coágulos sanguíneos. Como o sangue, através das hemácias (glóbulos vermelhos), leva o oxigênio às células, a isquemia resulta em falta de glicose e de oxigenação nas células (hipóxia).[1] O local mal oxigenado tende a ficar roxo e se não for tratado com urgência pode causar a morte. Segundo a OMS, em 2011 foi a maior causa de mortes no mundo, com mais de 7 milhões de mortes de isquemias cardíacas e pelo menos mais 3 milhões por isquemias cerebrais ou pulmonares.[2]
Índice
1 Classificação
2 Causas
2.1 Fatores de risco
3 Consequências
4 Tratamento
4.1 Emergencial
4.2 Prevenção
5 Referências
6 Bibliografia
Classificação |
 Reproduzir conteúdo
Reproduzir conteúdoVídeo com Legenda
O tipo de isquemia depende da área afetada e dos problemas causados. A isquemia de uma parte do coração (músculo cardíaco denominado "miocárdio") leva ao infarto, devido a obstrução do fluxo sanguíneo por um trombo gerando infarto agudo do miocárdio (conhecido popularmente como infarto do coração, ou IAM).
A isquemia em uma parte do cérebro leva ao acidente vascular cerebral (AVC), conhecido como "trombose" (embora nem sempre seja causada por trombos, pode ser também por estenose (estreitamento e/ou bloqueio de uma artéria). Nos membros pode causar gangrena e necessitar amputação. No pulmão pode levar a embolia pulmonar. No intestino é chamada de isquemia mesentérica e pode causar inflamação grave (colite isquêmica). Na pele resulta em descoloração, deixando a pele roxa ou azulada.
É classificado como aguda se a interrupção do fluxo sanguíneo (oclusão do lúmen da artéria) surgir muito rapidamente e crónica se a interrupção do fluxo ocorrer lenta e progressivamente. Cada área possui sua classificações específicas dependendo da presença ou ausência de sintomas.
Causas |
Quanto maior o colesterol LDL (encontrado em carnes, laticínios e gema do ovo) maior o risco do entupimento de artérias.[3]
Um dos fatores que podem levar a uma isquemia é a arteriosclerose causada pela combinação de hiperlipidemia e hipertensão, nos pacientes que sofrem de diabetes mellitus.
- Síndrome do desfiladeiro torácico (compressão do plexo braquial);
Aterosclerose (placas de gordura obstruindo as artérias);
Hipoglicemia (baixa do nível normal de glicose);
Taquicardia (batimento anormalmente rápido do coração);
Hipotensão (pressão arterial baixa, por exemplo, em séptico insuficiência cardíaca, choque);
Tromboembolismo venoso (coágulos nas veias);- Compressão do lado de fora de um vaso sanguíneo, por exemplo, por um tumor ou por síndrome da artéria mesentérica superior;
Embolia (corpos estranhos na circulação embolia de líquido, por exemplo líquido amniótico);
Anemia falciforme (glóbulos vermelhos com forma de foice);- Induzida pela força-g (aceleração do organismo) a restringir o fluxo sanguíneo e forçar o sangue para as extremidades do corpo, tal como exagerando em acrobacias e ou pilotando aviões militares a grande velocidade;
- Frio extremo localizado, como por congelamento ou a terapia de compressão a frio inadequada;
- Garroteamento/Torniquete;
- Um aumento do nível de estimulação do receptor de glutamato;
- Malformações arteriovenosas;
Doença arterial periférica oclusiva;
Anemia pode levar o organismo a dar preferência a órgãos vitais causando isquemia nos pés e mãos.
Fatores de risco |

Isquemia nos dedos do pé, problema frequente em diabéticos e anêmicos.
Fatores controláveis:
Colesterol alto- Hipertensão arterial
- Tabagismo
- Alcoolismo
- Excesso de peso
- Sedentarismo
- Diabetes Mellitus
Apneia do sono - aumenta em até 30% a possibilidade de desenvolver arritmias e infarto.- Transtornos de ansiedade
- Transtornos alimentares
Fatores não controláveis:
- Idade (Homens acima de 45 anos e mulheres acima de 55 anos ou após a menopausa).
- História familiar de isquemias ou predisposição genética.
Consequências |
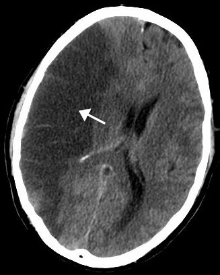
Isquemia cerebral, popularmente chamada de derrame quando ocorre vazamento de sangue pelo cérebro (área mais escura).
Essa isquemia pode originar muitos danos ao corpo, tais como:
Infarto do miocárdio ou em outro local;
Acidente vascular cerebral ou em outro local;
Gangrena;
Disfunção erétil;- Torpor de extremidades (perda parcial ou total da sensibilidade nos pés ou nas mãos);
Retinopatia diabética;
Se a isquemia chega a eliminar completamente o fornecimento de sangue ao tecido muscular cardíaco, ocorre privação da ATP e da fosfocreatina e acumulação de lactato, o que leva a uma ausência de contracção muscular cardíaca, que por sua vez leva a uma necrose (morte) celular dos tecidos isquémicos, obrigando à amputação de membros.
Se a eliminação do fornecimento de sangue ao coração for gradual, ocorre:
- Diminuição da concentração de oxigênio;
- Dependência do metabolismo anaeróbio ;
- Pouca B-oxidação dos ácidos graxos;
- Disfunção contráctil.
Ao restabelecer-se a corrente sanguínea, verifica-se um aumento da B-oxidação dos ácidos gordos (também chamados ácidos graxos) e uma diminuição da actividade da PDH (pois a principal fonte de energia volta a ser os ácidos gordos e não o piruvato/lactato)
Durante vários períodos da medicina, a isquemia foi estudada não como um fator mas sim como uma doença. Wilmmore & Costill (1941) desenvolveram o método Boll-Scher de estudo e constataram que ela era somente o fator desencadeante de diversas outras condições clínicas.
Tratamento |

A aspirina trata e previne isquemias, mas aumenta o risco de grandes sangramentos (hemorragias)[4].
Emergencial |
Na fase aguda podem ser usados diversos medicamentos vasodilatadores e/ou anticoagulantes. Dependendo do caso e da gravidade podem ser usados[5]:
Nitratos como dinitrato de isosorbitol ou propatil nitrato;
Bloqueador beta-adrenérgico:
- Não seletivos: propranolol (Propranolol e Inderal); nadolol (Corgard); oxprenolol (Trasitensin) e pindolol (Visken).
- Cárdio-seletivos: atenolol (Atenol); metoprolol (Seloken).
Antagonista dos canais de cálcio como nifedipina, o verapamil e o diltiazem;
Antiadesivo plaquetário. (e.g aspirina, dipiridamol e ticlopidina).
O medicamento adequado vai depender do objetivo[6]:
- Se for para prevenção da hiperatividade simpática: anestésicos, alfa2-agonistas e opióides.
- Para combate às conseqüências da hiperatividade simpática: betabloqueadores.
- Para prevenção da ruptura e inflamação da placa coronariana: estatinas e/ou betabloqueadores.
- Para proteção da célula miocárdica: pré-condicionamento inalatório.
Prevenção |
Para prevenir novos casos é importante[7]:
- Reduzir o colesterol LDL (evitando gordura animal);
- Perder peso caso obeso (perder 0,5kg por mês já diminui muito o risco);
- Fazer pelo menos meia hora de exercícios aeróbicos;
- Parar de fumar;
- Moderar no consumo de bebidas alcoólicas;
- Verificar a pressão, procurando mantê-la saudável (<130-80 mmHg);
- Dieta rica em frutos, vegetais, cereais, legumes. Especialmente linhaça, azeite;
- Medicamentos anticoagulantes como aspirina e varfarina (que causam porém outros riscos);
Estatinas, no caso de colesterol >240;- Controle ou prevenção da diabetes (glicemia em jejum < 110 mg/dl; HbA1c < 7%).
Atenção especial para terapias hormonais em mulheres, pois estudos mostram que podem aumentar os riscos de isquemias.[8]
Referências
↑ Merck & Co. Occlusive Peripheral Arterial Disease, The Merck Manual Home Health Handbook website, revised and updated March 2010. Retrieved March 4, 2012.
↑ http://www.who.int/mediacentre/factsheets/fs310/en/index.html
↑ http://www.scielo.br/pdf/jped/v78n2/v78n2a06.pdf
↑ http://www.amjmed.com/article/S0002-9343(11)00263-4/fulltext
↑ http://estudmed.com.sapo.pt/cardiologia/tratamento_cardiopatia_isquemica_2.htm
↑ http://www.sba.com.br/arquivos/ensino/57.pdf
↑ Francisco Silva. Acidente vascular cerebral isquémico – Prevenção: Aspectos actuais – É preciso agir. Medicina Interna, Vol. 11, N. 2, 2004. http://www.spmi.pt/revista/vol11/vol11_n2_2004_99_108.pdf
↑ Writing Group for the Womens`s Health Iniciative Investigators. Risk and Benefits of Estrogen Plus Progestin in Heath Postmenopausal Women. JAMA 2002;288:321-333
Bibliografia |
- Patologia, processos gerais; Mario R. Montenegro, Marcelo Franco; Atheneu; 4º edição; 2004.